En las infecciones del Sistema Nervioso Central (SNC) un diagnóstico y tratamiento temprano son cruciales ya que pueden tener consecuencias neurológicas graves.
Estas infecciones habitualmente requieren un estudio radiológico y tanto la TC como la RM en un contexto clínico adecuado aportan con gran exactitud un diagnóstico precoz y facilitan el seguimiento de las mismas.
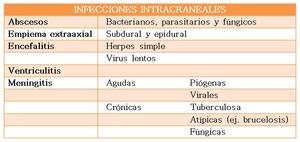
Table 1: La clasificación de las infecciones intracraneales pueden realizarse según su localización y/o agente etiológico.
INFECCIONES BACTERIANAS
Es un proceso supurativo focal intraparenquimatoso usualmente de etiología piógena.
En la mayoría de las series,
la relación hombre/mujer es aproximadamente de 2:1,
con una edad media de presentación de 20 a 40 años.
La presentación clínica más frecuente es la cefalea (90%),
aunque puede debutar con convulsiones,
deficit neurológico focal y fiebre en solo el 50% de los casos.
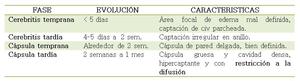
Table 2: Anatomopatológicamente existen cuatro estadios de evolución de un absceso cerebral, lo que usualmente se correlaciona con los hallazgos en las imágenes.
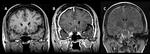
Los abscesos típicos organizados muestran las siguientes caracteristicas;
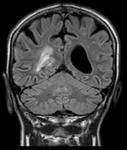
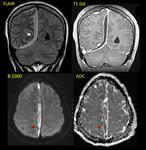
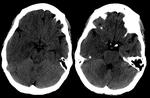
- Lesión focal de contenido líquido rodeada de edema vasogénico.
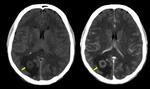
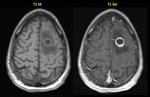
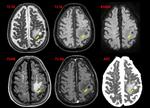
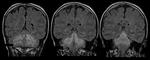
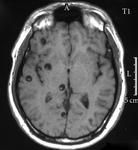
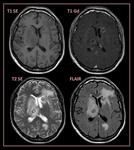
- La cápsula suele ser hiperdensa en el TC e hiperintensa en la secuencia T1 de la RM (Fig. 1 - Fig. 2 ),
dicha cápsula es bien definida e hipercaptante tras la administración de civ.
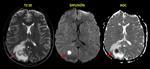
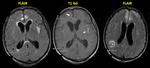
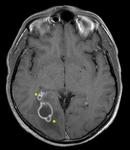
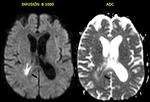
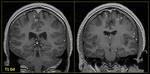
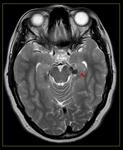
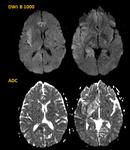
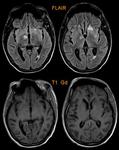
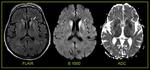
- En secuencia T2 de la RM la cápsula es hipointensa y el contenido purulento del absceso muestra restricción a la difusión (Fig. 3 - Fig. 4 ),
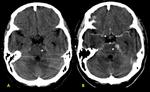
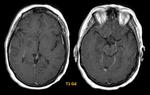
este último hallazgo es tal vez la característica radiológica más específica que ayuda a realizar el diagnóstico diferencial con el Glioblastoma múltiforme y las lesiones metastásicas las cuales usualmente no restringen (Fig. 5) y tienen un contexto oncológico en la mayoría de casos conocido (OJO: excepcionalmente las M1 pueden restringir,
siendo en este caso muy difícil de diferenciar de los abscesos desde el punto de vista radiológico).
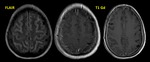
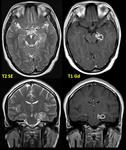
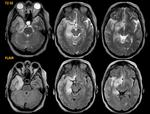
La ventriculitis es una infección ependimaria relacionada con meningitis,
trauma,
drenajes de derivación ventricular o ruptura de un absceso intraparenquimatoso.
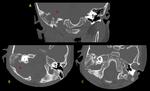
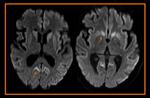
En este último caso puede ocurrir por abscesos satélites o "hijos" que drenan directamente al sistema ventricular (Fig. 6).
- Las claves diagnósticas incluyen ventriculomegalia con contenido denso formando nivel de detritus intraventricular.
- En los estadios iniciales los hallazgos son sutiles pudiendose observarse sólo captación de civ subependimario Fig. 7.
En la ventriculitis evolucionada el ependimo se torna anormalmente hiperintenso en T2/FLAIR,
con marcado realce tras civ y restricción a la difusión ( Fig. 7, Fig. 8, Fig. 9).
El diagnóstico diferencial se plantea con tumores que tienen extensión ependimaria tales como el linfoma cerebral,
glioblastoma o ependimoma.
La clínica infecciosa y el análisis del LCR ayudará a realizar un diagnóstico correcto.
Colección purulenta en el espacio subdural (más frecuente) ,
epidural o en ambos (15%).
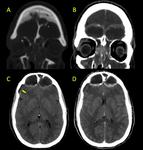
Ocurren usualmente por extensión de infecciones por contiguidad como sinusitis complicadas Fig. 11,
mastoiditis Fig. 12 o inoculación directa por trauma y/o cirugía.
Los abscesos subdurales son más frecuentes en la convexidad y los parafalcinos son aproximadamente el 20%.
Dicha colécción muestra característicamente restricción a la difusión y realce periferico Fig. 13.
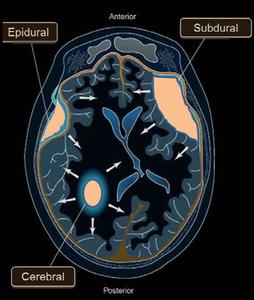
Fig. 14: Gráfico en el que se puede observar los espacios craneales.
Epidural: entre el periostio y la duramadre.
Subdural: entre la duramadre y la aracnoides.
Subaracnoideo: entre la aracnoides y piamadre.
Cerebral o intraparenquimatoso.
References: Modificada de imagen libre en internet
Infección aguda de las leptominges y/o paquimeninges y del LCR,
cuya incidencia ha disminuído significativamente en la era postantibiótica, aunque sigue siendo la infección del SNC más frecuente en niños.
La triada clásica incluye fiebre en el 95% de los casos,
rigidez nucal (88%) y alteración del estado neurológico (78%).
La analítica también sugiere un contexto infeccioso con leucocitosis o leucopenia y desviación a la izquierda.
El hemocultivo es positivo en un rango de 50 a 90% de los casos y dependera del uso de tratamiento antibiotico previo a la toma de las muestras.
La etiología infecciosa de la meningitis se debe correlacionar con los hallazgos en el LCR.
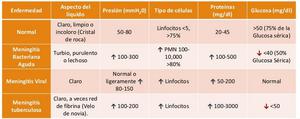
Table 3: Hallazgos en el LCR que serán los más específicos para determinar la etiología infecciosa de la meningitis (viral, piógena, TB).
References: Modificada de imagen libre en internet
Los hallazgos en imagen pueden ser muy sutiles y sólo verse captación meningea tras la administración de civ.
En otros casos tambien puede observarse aumento de señal en los surcos y cisternas en secuencia FLAIR Fig. 15.
La meningitis puede asociarse o complicarse con áreas de cerebritis Fig. 16,
empiema,
trombosis venosa y/o hidrocefalia.
El diagnóstico diferencial de la meningitis infecciosa desde el punto de vista radiológico se realiza con carcinomatosis meningea Fig. 17 o neurosarcoidos.
El término romboencefalitis fue introducido para expresar un cuadro inflamatorio del rombencéfalo de etiología no precisa que se presenta en niños y adolescentes.
A este síndrome se le supone una patogenia inmunológica y viral,
siendo la evolución benigna en la gran mayoría de los casos.
Sin embargo,
la romboencefalitis se presenta en adultos con un pronóstico grave causada por Listeria monocytogenes.
- Los criterios diagnósticos son: a)evidencias clínicas y por imagen de una infección aguda del tronco cerebra; b) ausencia de compromiso clínico o radiológico de la corteza cerebral,
y c) demostración de la presencia de L.
monocytogenes en sangre,
LCR o tejido cerebral.
- En los casos más graves los pacientes pueden presentar depresión respiratoria y muerte.
En el 97% de los casos se encuentra alteraciones del LCR,
el cual suele tener leucocitosis con predominio de polimorfonuclear o linfocitario,
proteínas levemente aumentadas y glucosa normal.
Esto obliga a realizar el diagnóstico diferencial con meningitis tuberculosa o micótica.
- Las imágenes de RM muestran alteración de señal en el troncoencéfalo y en la sustancia blanca del cerebelo Fig. 18.
- El diagnóstico diferencial se plantea con la encefalomielitis aguda diseminada (ADEM),
gliomas del tronco cerebral o cerebelitis idiopatica de exclusión.
INFECCIONES POR MICOBACTERIAS
Si bien la infección tuberculosa tambien es causada por una bacteria se suele hacer una distinción de otras infecciones piógenas por la diferencia clínico-analítica y sobre todo en su tratamiento,
suele tener una presentacion más insidiosa.
La infección cerebral focal por micobacterias se presenta de dos formas:
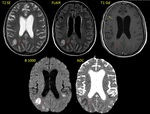
- Tuberculomas: son granulomas con necrosis caseosa central usualmente múltiples (50%) Fig. 19 como resultados de siembras vía hematógena que provienen de infecciones pulmonares activas.
La mayoría de las lesiones en los adultos son supratentoriales y en los niños predominan en la fosa posterior.
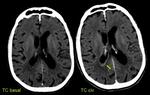
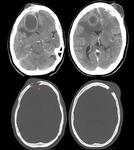
En el TC suelen ser nódulos o pequeñas masas iso o hiperdensas Fig. 20,
con centro más denso que la apariencia líquida de los abscesos debido a la necrosis caseosa,
el aspecto en diana con una calcificación central es poco frecuente pero patognomónica.
Tanto en TC como en la RM muestran intensa captación periferica del civ.
En las imagenes de RM potenciadas en T2 pueden ser hipo o hiperintensas en su centro e hipointensa en su periferia Fig. 21.
Tras la mejoría el granuloma suele dejar una calcificación residual hipointensa en todas las secuencias Fig. 22 .
- Abscesos tuberculosos: tienen una presentación similar que los abscesos piógenos,
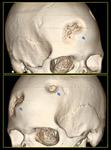
aunque en ocasiones su agresividad puede extenderse del espacio intra al extraxial comprometiendo incluso la calota craneal Fig. 23 y Fig. 24 .
La infección TB tambien puede dar afectación difusa como la menigoencefalitis que puede estar asociada o no a tuberculomas.
El diagnóstico de la meningitis tuberculosa (MTB) es siempre un desafío,
se debe dar importancia a las manifestaciones clínicas y su comienzo insidioso. La adenosin deaminasa con punto de corte > 15 UI/mL y la PCR para M.
tuberculosis en LCR son las pruebas más relevantes.
La prueba de tuberculina suele ser negativa.
Las imágenes aportan datos valiosos y sugieren el diagnóstico pero no lo pueden establecer por sí solas. Tanto en el TC como en La RM se observa engrosamiento meníngeo que realza con el civ especialmente en los surcos y cisternas basales del cerebro Fig. 25 ,
lo que la diferencia de la meningitis piógena que afecta con mayor frecuencia las meninges periféricas.
El exudado inflamatorio puede extenderse a los espacios perivasculares de Virchow Robin dando lugar a vasculitis que conllevan infartos.
El diagnóstico diferencial más frecuentes se realizan con meningitis fúngica,
neurosarcoidosis y meningitis carcinomatosa Fig. 26.
INFECCIONES VIRALES
Las infecciones viricas intracraneales pueden producir meningitis,
encefalitis o una combinación de las dos meningoencefalitis.
- Encefalitis; causada más frecuentemente en los adultos por reactivación del virus del herpes simple tipo 1 en pacientes inmunocompetentes.
Ante un paciente con fiebre,
cefalea y alteración del estado mental hay que pensar en encefalitis,
aunque también puede debutar con convulsiones y coma.
El diagnóstico temprano es crucial ya que sin tratamiento la mortalidad es superior al 70%.
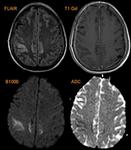
El virus tiene predilección por el lóbulo temporal ya que suele permanecer latente en el ganglio de Gasser,
aunque también puede afectar el lóbulo frontal.
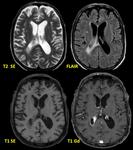
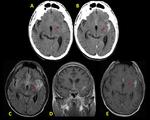
La corteza insular con frecuencia se halla afectada con edema y efecto masa muy llamtivo en secuencias T2/FLAIR Fig. 27, captación laminar del civ y restricción a la difusión Fig. 28 - Fig. 29 ,
con gran frecuencia de modo bilateral y sin afectación del putamen.
En el TC se observan como áreas de hipodensidad por edema visibles apartir del 5º día del inicio de los síntomas Fig. 30.
El diagnóstico diferencial incluye infarto de ACM que a diferencia de la encefalitis viral sí afecta el putamen (recordar que la vertiente medial del lóbulo temporal es territorio de ACP),
cerebritis bacteriana en estadio inicial o encefalitis límbica la cual puede ser indistinguible desde el punto de vista radiológico.
Otras agentes infecciosos de encefalitis viral reconocidos de forma epidémica son poco frecuentes y de baja incidencia en España tales como encefalitis japonesa,
del Oeste de Nilo,
virus Nipah o enterovirus 71.
- Encefalitis VIH; el VIH es per se un virus neurotropo con más de 90% de infección neurológica en estudio de autopsias y hasta un 60% pueden desarrollar sintomalogía.
Los hallazgos anatomopatológicos son áreas de vacuolización de la sustancia blanca que se correlaciona con áreas de hiperseñal en T2/FLAIR sin efecto masa ni captación de civ predominantes en centros semiovales y periventriculares Fig. 31.
En pacientes inmunodeprimidos/SIDA siempre se deben descartar otras infecciones intracraneales más frecuentes tales como la LMP,
toxoplasmosis o criptococosis.
- Leucoencefalopatía multifocal progresiva: patología de pacientes inmunocomprometidos (VIH,
oncológicos y trasplantados) causada por reactivación del papovavirus JC causante de desmielinización.
Radiológicamente se observan áreas de hiperseñal T2/FLAIR en la sustancia blanca subcortical y profunda,
la sustancia gris suele estar respetada hasta estadios muy tardíos.
Dichas áreas no muestran realce de civ,
ni efecto masa y pocas veces puede restringir en las secuencias de difusión.
Se debe plantear el diagnóstico diferencial con ADEM,
encefalitis VIH y CMV adquirida,
además de reconocerse en el contexto de síndrome de reconstitución inmune.
- Meningitis viral; los hallazgos radiológicos son similares a las demás meningitis (véase meningitis bacteriana).
* otros procesos intracraneales virales tales como CMV,
varicela,
sarampión,
herpes tipo 2 entre otros,
aunque son frecuentes son propios de la edad pediátrica por lo que no se mencionan en este trabajo.
- Enfermedad por priones: Un prión o virus lento es una partícula acelular de naturaleza protéica y con capacidad transmisible causante de una infección que se denomina encefalopatía espongiforme humana,
principalmente la Enf. de Creutzfeldt-Jakob y una nueva variante de Creutzfeldt-Jakob que se transmite por comer carne vacuna infestada ("Enf.
de las vacas locas").
Clínicamente se manifiesta como una demencia rapidamete progresiva asociado a ataxia y mioclonías,
con alta mortalidad en el primer año de presentación.
La variante de ECJ se presenta en pacientes más jovenes con un cuadro clínico inicial psiquiatrico con apatía,
depresión y más tardiamente ataxia,
piramidalismos y extrapiramidalismos.
- Los estudios de TC y RM convencional suelen ser normales en estadíos tempranos,
salvo en la secuencia de difusión que con frecuencia se puede observar restricción en la corteza cerebral y ganglios basales (Fig. 32 - Fig. 33).
En estadíos más avanzados se observa atrofia cortical y gangliobasal e hiperseñal en T2/FLAIR.
En la variante de la ECJ es característico el aumento de señal en T2 en el núcleo pulvinar del tálamo.
- El diagnóstico se confirma con la detección de la proteína 14-3-4 en el LCR,
es importante tener en cuenta falsos positivos asociados a encefalitis víricas,
hemorrágias o infartos agudos.
INFECCIONES PARASITARIAS
Las infecciones parasitarias son frecuentes en países en vía de desarrollo y relativamente infrecuentes en países industrializados.
- Neurocisticercosis: es la infección parasitaria más frecuente del SNC,
producida vía fecal -oral al ingerir larvas de la Taenia solium que liberan huevos en la luz intestinal.
Los cisticercos que llegan al SNC pueden afectar el parénquima (más frecuente),
meninges,
ventriculos o médula espinal.
En más del 90% de casos se producen convulsiones y representan la primera causa en Latinoamerica. Fig. 34
Se reconocen cinco fases evolutivas de la neurocisticercosis:
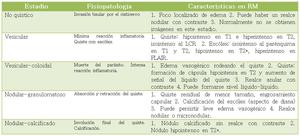
Table 4: Características evolutivas de la neurocisticercosis.
References: Modificado de S. Sarria Estrada et al (2013) Neurocisticercosis. Hallazgos radiológicos. Radiología; 55(2):130-141
- Toxoplasmosis: esta infección es de distribución mundial y puede ser congénita o adquirida.
La forma adquirida en adultos se observa tanto en pacientes inmunocompetentes como en inmunocomprometidos siendo altamente frecuente en pacientes VIH.
Es la infección más oportunista más frecuente del SNC y aparece en pacientes con conteo celular CD4 inferior a 100 cel/mm3.
En estos pacientes resulta de la reactivación de una infección previamente adquirida con formación de áreas de encefalitis necrotizante dando lugar a abscesos de pared fina.
El aspecto característico en los estudios de imagen son múltiples nódulos relativamente pequeños entre 1 a 4 cm de diámetro,
rodeados de edema vasogénico.
Las lesiones más grandes tienen realce en anillo y las pequeñas tienen realce sólido. Ojo: A diferencia de los abscesos bacterianos NO muestran restricción a la difusión.
La localización más frecuente es a nivel del gangliobasal aunque también pueden observasen lesiones en la sustancia blanca y en la cortical Fig. 35 .
El diagnóstico diferencial en los pacientes con SIDA se realiza con el linfoma primario y otras infecciones oportunistas como criptococcosis y PLM.
INFECCIONES FÚNGICAS
Las infecciones fungicas del SNC son una patología infrecuente en países desarrollados.
Aún así,
en las últimas décadas se ha producido un incremento de dichas infecciones como consecuencia de la epidemia del síndrome de inmunodeficiencia adquirida (SIDA) y el uso cada vez más frecuente de terapias inmunodepresoras para el tratamiento del cáncer y de los pacientes con transplante de órganos o de médula ósea.
La mayor parte de las especies de hongos con potencial patógeno para el hombre son oportunistas,
lo que significa que no producirían infecciones invasivas sistémicas y del SNC a no ser que coexistieran alteración la barrera protectora de la piel,
daño en las membranas mucosas o deficiencias del sistema inmunitario.
Las micosis del SNC se caracterizan por su variabilidad clínica.
Tienen especial predilección por el espacio subaracnoideo desarrollando habitualmente meningitis,
menignoencefalitis e hidrocefalia obstructiva.
También es característica la afectación de los vasos dando lugar a vasculitis o aneurismas micóticos.
El parénquima puede afectarse por la formación de granulomas y microabscesos.
El análisis del LCR en las infecciones fúngicas es variable,
desde normal a pleocitosis moderada con aumento de proteínas e hipoglucorraquia; la presión de apertura suele estar elevada.
El diagnóstico se establece identificando el germen responsable,
que en ocasiones es difícil.
- Criptococosis: causada por C.
neoformans es la micosis del SNC más frecuente en nuestro medio.
En las últimas décadas ha cobrado especial relevancia por ser la infección oportunista más prevalente en pacientes con SIDA,
aunque desde la introducción de antiretrovirales sólo se desarrolla en fases avanzadas de la enfermedad.
Es con diferencia el hongo que provoca con más frecuencia síndromes meningíticos y meningoencefalíticos,
de hecho la meningitis es su presentación clínica más común.
También pueden aparecer abscesos intraparenquimatosos.
- Los hallazgos en imagen en caso de menigitis son similares a los descritos en meningitis de otras etiologías.
Tambien se pueden manifestar como pequeñas lesiones focales de intensidad de señal líquido de localización gangliobasal y alrededor de la comisura anterior,
con frecuencia ocupando espacios perivasculares de Virchow Robin.
Tipicamente NO realzan tras civ.
- Aspergilosis: tiene su origen en la invasión-extensión directa o embolización.
La sinusitis por aspergillus puede producir infiltración intracraneal provocando un síndrome rinoencefálico.
La infección pulmonar por su parte puede invadir las vertebras y posteriormente el espacio epidural o embolizar a distancia al SNC.
También puede tener lugar en consumidores de drogas por vía intravenosa y en pacientes sometidos a neurocirugía transesfenoidal.
- Es característica la afectación parenquimatosa con formación de granulomas o abscesos de localización fundamentalmente frontal,
temporal y paraselar,
con posibilidad de invasión del seno cavernoso y erosión de órbita.
Por la tendencia de la hifas a penetrar en las paredes de los vasos se pueden desarrollar aneurismas micoticos e ictus.
- En la neuroimagen aparecen lesiones multifocales (eventualmente únicas),
pequeñas,
en la gran mayoría con sangrado intralesional (hiperseñal en T1 e hiposeñal en T2*),
captación variable de contraste en forma de anillo y edema perilesional.
- Candidiasis: en los pacientes inmunodeprimidos provocan infecciones sistémicas diseminadas y nosocomiales.
Sin embargo,
a pesar de que exista una infección sistémica,
es rara la afectación neurológica. El LCR es similar a otras meningitis por hongos y el cultivo del LCR es positivo en más del 90% de los casos.
En el SNC produce afectación de meninges dando lugar a una meningitis subaguda-crónica,
parénquima cerebral con formación de microabscesos y afectación vascular con áreas de vasculitis y/o aneurismas micóticos que podrían ser causa de isquemia y hemorragias intracraneales respectivamente.
- Mucormicosis: esta infección de disposición mundial se suele presentar en pacientes inmunodeprimidos y diabéticos,
suele ocurrir por infección directa desde los senos paranasales o cavidad oro-nasal,
también puede extenderse vía hematógena.
- El TC puede ser fundamental para valorar signos de sinupatía y la destrucción ósea (hallazgo sugestivo de esta entidad).
- En la TC y en la RM revelan lesiones únicas o múltiples a menudo en la base del cerebro adyacente al seno paranasal patológico,
muestran grado variable de realce periférico y edema vasogénico.
Las lesiones pequeñas presentan un realce sólido.
- La RM será más sensible para valorar infartos o hemorrágias dada la facilidad de este germen de invadir los vasos.
La oclusión de la arteria carótida interna es relativamente característica de esta entidad.